Machiel Oskam
Partner & strateegTijdens een interview met huisarts Naomi spraken we over wat er de afgelopen periode veranderd is in de zorg. Door Corona heeft er een digitaliseringsslag plaatsgevonden die forse kostenbesparing, betere interdisciplinaire samenwerking en hogere kwaliteit van zorg oplevert. Maar er zijn ook nadelen, je moet als arts flexibel kunnen zijn en een werkwijze zoeken die bij je past.
Innovatie in de huisartsenzorg gaat over het algemeen niet snel. Er is een enorm aanbod aan handige tools en applicaties, maar de integratie in de huisartsenpraktijk laat vaak op zich wachten. In Corona tijd is alles in stroomversnelling geraakt. Meer dan ooit werden huisartsen overspoeld met opties, die in alle haast ingevoerd werden. Nu het stof is gaan liggen, is het tijd om terug te blikken op een hectische periode. Ik spreek huisarts en waarnemer Naomi, die in Corona tijd haar werkwijze drastisch heeft veranderd. Dat vraagt om een groot aanpassingsvermogen en flexibiliteit, maar levert vooral veel mooie resultaten op.

“Iedereen vraagt natuurlijk hoe het gaat, en dan zeg ik: “Sinds een paar weken adem ik weer.” Het was heel veel schakelen. Veel onregelmatigheid en de hele tijd het gevoel hebben van ‘wat gaan we nog krijgen’. Dat is gewoon heel bizar.”
Naomi werkt als ZZP’er twee vaste dagen als huisarts in een praktijk, verder kiest ze hoeveel en waar ze wil werken als waarnemend huisarts. Daar zijn Whatsapp groepen voor, waarin vraag en aanbod samenkomt.
Sinds Corona werkt ze regelmatig in de avonden, nachten of weekenden op de huisartsenpost als arts voor consulten of als ‘regie arts’. Als regie arts moet ze snel beslissingen nemen; zijn de klachten waarmee de patiënten bellen zo ernstig dat ze niet kunnen wachten tot hun eigen huisarts ze kan behandelen? Dit doet ze vanuit een provisorisch callcenter met een team aan triagisten die een eerste evaluatie doen van de klachten waarover patiënten bellen. De twijfelgevallen beantwoordt Naomi, telefonisch of via videobellen.
Welke nieuwe manieren van werken pas je nu toe?
“De telefoon ging veel vaker, waardoor we met meer mensen tegelijk aan het werk waren en veel te dicht op elkaar zaten. Nu zitten we met een extra team in een callcenter. Er is een systeem waar triagisten al langer mee werkten, maar dat voor artsen nog relatief nieuw is. Met dat systeem kunnen artsen kijken wie er allemaal bellen, welke posten druk zijn in regio Rotterdam, telefoontjes overnemen en videobellen.
Videobellen doe ik nu vaker, dat vind ik echt een uitkomst. Ik heb ondertussen een stuk of 15 patiënten gesproken die de triagist normaal naar de huisartsenpost zou sturen.
Wij denken altijd dat patiënten heel graag hun dokter willen zien, maar dat is niet altijd het geval. Patiënten willen gewoon weten wat ze met hun klacht moeten, of ze er vanaf komen en of ze de juiste informatie hebben gevonden op internet. In 70% van de gevallen is dit zo, we zijn er goed in! Snel antwoord is voor patiënten vaak belangrijker, ze hebben helemaal niet de behoefte om naar een spreekuur te komen. Bijvoorbeeld kinderen met huidbeelden. Moeten die ouders helemaal vrij nemen van hun werk, kind ophalen en naar de praktijk komen. Nu maken ze ‘s avonds zelf een foto en stuur ik ‘s ochtends een mail terug: ‘Dat is een krentenbaard, er ligt een crème bij de apotheek.’”
Wat is volgens jou de impact van deze manier van werken?
“Doordat we de werkdruk beter verspreiden, hebben we meer tijd om te overleggen met triagisten. Dit levert betere beslissingen op; we laten minder snel mensen naar de huisartsenpost komen. En dat levert dan weer kostenbesparing op; één consult op de huisartsenpost kost meer dan 100 euro, in tegenstelling tot een euro of 9 bij je eigen huisarts.”
—
Door middel van digitale oplossingen kan een hoop tijd en geld bespaard worden. Bedrijven als Beter Dichtbij, die veilig videobellen met patiënten aanbieden, maken een enorme vlucht. Een zelfde voorbeeld zien we bij Ksyos, het eerste online ziekenhuis van Nederland. Via hun software kan een huisarts een online consult bij een specialist in het ziekenhuis aanvragen. Zonder wachttijden, hoge kosten en ongerustheid voor de patiënt. Een mooi voorbeeld van hoe de digitale wereld de zorg kan ondersteunen, verbeteren en stroomlijnen.
Zitten er nadelen aan deze nieuwe manier van werken?
Naomi: “Je bent wel leeg na een dienst! Je moet constant die hulpvraag zoeken; wat wil die patiënt van mij weten? Dat is telefonisch en via de mail lastiger dan face to face. We weten vaak zelf niet wat onze vraag is, zo zitten we in elkaar. Dan moet je als arts tussen de regels door kunnen lezen en alert blijven.
Heb je een methode gevonden om met deze nadelen om te gaan?
“Op een gegeven moment ging ik telefoontjes uitstellen, had ik er even geen zin in. Nu verdeel ik ze in blokken en ga ik tussendoor een rondje lopen. En ik heb een bluetooth speaker waar ik relaxmuziek op aan zet.
Daarnaast ben ik nieuwe werkprotocollen aan het verzinnen. We gaan een nieuw tijdperk in en ik ben nog wel heel erg aan het zoeken naar hoe ik dat zo efficiënt en leuk mogelijk kan maken. Ik geloof in een digitale huisartsenpraktijk waar we laagdrempelige, efficiënte en patiëntgerichte zorg leveren door optimaal gebruik te maken van technologie.”
Hoe is de samenwerking met je collega’s veranderd?
“Mijn contact met collega’s is nog leuker geworden, we zijn nog meer een team! Je merkt ook dat de eerste en tweede lijn nu veel beter samenwerken. Het heeft een hoop opgeleverd en er zijn een hoop grenzen vervaagd. Iedereen is nu gewend om zich aan te passen, hiervoor was dat vaak moeilijk.”
Wat is de rol van de techniek geweest?
“Techniek is hierin alles! We deden er belachelijk weinig mee, ik heb vaak gedacht: ‘wat zijn we achterhaald in ons vak qua ICT.’ Wij zijn denk ik de enige branche die nog met een fax werkt!
Voor Corona werd vaak geroepen dat innovatieve oplossingen niet veilig genoeg waren, en daardoor vertraagde alles. Naar mijn idee verscholen mensen zich daar achter. Er was een opvatting van ‘zo gaat het toch ook’.
Ik ben nog wel aan het zoeken naar hoe we alles meer ‘lean’ kunnen maken. Ik stoor mij aan de hoeveelheid ruis die er nog is. Ik zou vaker direct contact met mijn patiënten willen hebben via chat, mail of videobellen. Ik loop nu tegen extra stappen aan om een mailwisseling in mijn EPD te krijgen, assistentes moeten foto’s via een omweg uploaden, koppelingen werken soms niet. Je zou het liefst één goed systeem hebben dat je met z’n allen ideaal maakt, maar ik realiseer me dat dat een utopie is.”
Wat is jouw tip voor andere huisartsen?
“Omarm de verandering. Huisartsen zijn een vrij conservatief volkje. Je moet heel goed benadrukken dat verandering ook leuk kan zijn en veel goeds kan opleveren. Maar je moet het zelf maken en zelf uitvinden waar jouw werkplezier in zit.”
—
Corona heeft onze samenleving overvallen, maar heeft ons ook laten zien dat we heel flexibel kunnen zijn en met bestaande oplossingen een heel eind kunnen komen. Er gaat nog veel veranderen in de zorg; regionaal en interdisciplinair samenwerken wordt (en ís nu al) een thema, en ook vraagstukken als vergrijzing komen op ons af.
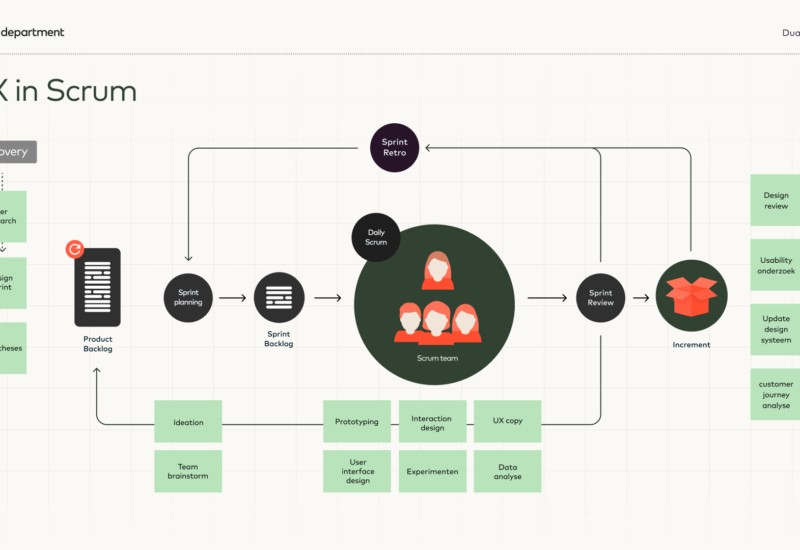
Techniek kan een enorme impact hebben op kosten, kwaliteit en de werkdruk in de zorg. Uiteraard moeten alle tools, applicaties en websites dan wel perfect (samen)werken. En daar komt ook UX design om de hoek kijken. User Experience Design zorgt ervoor dat al die medische oplossingen ook menselijk blijven. Ons inleven in verschillende gebruikers − van patiënt tot specialist − en ervaringen ontwerpen die hen écht helpen, dat is waar wij in gespecialiseerd zijn. Bijdragen aan de optimalisatie van de zorg en de gezondheid van mensen, is precies wat mijn vak zo leuk maakt!
Meer weten over hoe wij UX design toepassen in de zorg?
Foto: National Cancer Institute via Unsplash